Die FCS-Diagnose basiert auf einem dreistufigen Ansatz:
Schweregradeinteilung der Hypertriglyceridämie
Milchige Blutprobe oder Triglyceridwerte > 885 mg/dl (> 10 mmol/l)1
Identifizierung von Patienten für genetische Testung
ab FCS-Score ≥ 7 wird eine genetische Abklärung empfohlen2
Durchführung und Interpretation des humangenetischen Untersuchungsergebnisses
LPL, LMF-1, APO A5, APO C2, GPIHBP1, CREB3L3, GPD1, GCKR3,4
1 Schweregradeinteilung der Hypertriglyceridämie
Extrem hohe Triglyceridwerte (> 10 mmol/l; 885 mg/dl) oder lipämisches Blut (milchiges Blut) erfordern weitere Untersuchungen5, selbst wenn keine typischen FCS-Symptome wie Bauchschmerzen vorliegen.
Hohe Triglyceridwerte können durch genetische Faktoren verursacht werden oder als Folge anderer Erkrankungen oder bestimmter Medikamente auftreten.3,5
Die Schwere der Hypertriglyceridämie kann wichtige Hinweise auf die zugrundeliegende Ursache geben.

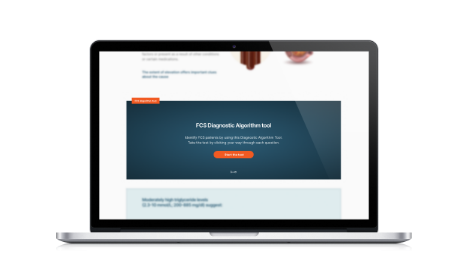
FCS-Diagnose-Algorithmus
Erkennen Sie FCS-Patienten mit Hilfe dieses Algorithmus.
Klicken Sie hierfür durch die einzelnen Fragen.
Hat Ihr Patient eine Hypertriglyceridämie?
TG 200 - 885 mg/dl
(2 - 9,9 mmol/l
TG > 885 mg/dl
(2 - 9,9 mmol/l)
Denken Sie an:
Sekundäre Ursache
Alkohol, Adipositas, Diabetes mellitus
Typ 2, Hypothyreose, Östrogen,
Kortikosteroide
Genetische Ursache
> Familiäre kombinierte Hyperlipidämie
> Familiäre Hypertriglyceridämie
> Dysbetalipoproteinämie
FCS-score
Relevante Gene
LPL, APO A5, APO C2, APO C3, APO E, CREB3L3, GCKR, GPD-1, GPIHBP1, LMF-1
Gentest: Befund
LPL, APO A5, APO C2, CREB3L3, GCKR, GPD-1, GPIHBP1, LMF-1
Pathogene oder wahrscheinlich pathogene Variante (Einfluss der Mutation ist groß genug, um alleine die Erkrankung zu verursachen), Variante unklarer Signifikanz
- Homozygote, rezessive Mutation
- Gemischt heterozygote Mutation
- Heterozygote ko-dominante Mutation
LPL, APO A5, APO C2, APO C3, APO E, CREB3L3, GCKR, GPD-1, GPIHBP1, LMF-1
Risikofaktor, krankheitsassoziierte oder häufige Variante unklarer Signifikanz
Heterozygote Mutation mit großen metabolischen Auswirkungen + SNPs*.
Kombination von häufigen SNPs* / genetischen Polymorphismen mit kleinen Auswirkungen in ca. 40 Genen.
Sporadisch auftretende schwere HTG: eine oder KEINE geringfügig funktionale Variante.
* SNP = Single Nucleotide Polymorphism (dt. Einzelnukleotid-Polymorphismus) = Suszeptibilitäts-Variante
Mögliche Diagnose
Monogenetische HTG, auch bekannt als Familiäres Chylomikronämie-Syndrom: Die genetische Belastung ist hoch genug, um eine konstante HTG zu verursachen, unabhängig von anderen Faktoren wie zusätzliche Mutationen oder Lebensstilfaktoren.
Bitte beachten:
Jede Variante muss einzeln unter Berücksichtigung ihrer Pathogenität beurteilt werden. Die finale Diagnose muss in Zusammenarbeit mit dem Genetiker und unter Berücksichtigung der Klinik erfolgen.
Mögliche Diagnose
Polygenetisches HTG, auch bekannt als Multifaktorielles Chylomikronämie-Syndrom: Eine einzige Mutation reicht nicht aus, um einen klinischen Phänotyp zu verursachen. Der Schweregrad von HTG wird bestimmt durch kumulative/interaktive Auswirkungen von mehreren genetischen Risikovarianten.*
Bitte beachten:
Jede Variante muss einzeln unter Berücksichtigung ihrer Pathogenität beurteilt werden. Die finale Diagnose muss in Zusammenarbeit mit dem Genetiker und unter Berücksichtigung der Klinik erfolgen.
*Risikovarianten für HTG umfassen sowohl heterozygote seltene Varianten mit großen metabolischen Auswirkungen als auch häufige Varianten mit kleinen Auswirkungen. Auch eine große Zahl von häufigen Varianten mit geringer Penetranz (SNPs) kann alleine eine polygene HTG entstehen lassen.
Hat Ihr Patient eine Hypertriglyceridämie?
Moderat hohe Triglyceridwerte
(2 - 9,9 mmol/l; 200 - 885 mg/dl)6
Sekundäre Hypertriglyceridämie, bedingt durch:
- Adipositas
- Typ-2-Diabetes
- Nierenerkrankung
- Hypothyreose
- Bestimmte Medikamente (z. B. Thiazide, Betablocker, Östrogene, Kortikosteroide)
Primäre (genetische) Hypertriglyceridämie:
- Familiäre kombinierte Hyperlipidämie
- Familiäre Hypertriglyceridämie
- Dysbetalipoproteinämie
Personen mit moderater Hypertriglyceridämie sollten auf ein potenziell erhöhtes Risiko für Herz-Kreislauf-Erkrankungen untersucht werden.6
Denken Sie bei einer schweren Hypertriglyceridämie (> 10 mmol/l; > 885 mg/dl) an einen Gendefekt, insbesondere wenn:5
- die Blutprobe bei mehreren Abnahmen ein lipämisch milchiges Aussehen aufweist
- der Patient über Abdominalschmerzen berichtet (insbesondere in Verbindung mit eruptiven Xanthomen oder
- Lipaemia retinalis)
- der Patient eine Vorgeschichte mit rezidivierender Pankreatitis hat.
Eine schwere Hypertriglyceridämie erfordert weitere Untersuchungen, da der Patient ein sehr hohes Risiko für eine akute Pankreatitis hat. Der FCS-Score kann helfen, Patienten zu identifizieren, bei denen eine genetische Abklärung wichtig ist.
Mögliche Ursachen einer schweren Hypertriglyceridämie:
Polygene Hypertriglyceridämie3
Eine einzelne Mutation reicht nicht aus, um einen klinischen Phänotyp zu verursachen. Der Schweregrad der HTG wird durch die kumulativen/interaktiven Auswirkungen mehrerer genetischer Risikovarianten und sekundärer Faktoren bestimmt.*
- Genetische Veranlagung (> 300 identifizierte Einzelnukleotidvarianten)
- Sekundäre Faktoren (z. B. Fettleibigkeit oder Typ-2-Diabetes) spielen eine wesentliche Rolle
- Geschätzte Prävalenz 1:600
Monogene Hypertriglyceridämie3
Die genetische Belastung ist hoch genug, um eine dauerhaft schwere HTG hervorzurufen, unabhängig von weiteren Faktoren, wie zusätzlichen Mutationen oder Lebensstilfaktoren.
- Genetische Ätiologie (8 Gene identifiziert, weitere können dazukommen)
- Auch bei erfolgreicher Kontrolle sekundärer Faktoren bleibt die HTG bestehen
- Geschätzte Prävalenz 1:100.000 - 1.000.000
*Diese Risikovarianten umfassen sowohl heterozygote seltene Varianten mit großen metabolischen Auswirkungen als auch häufige Varianten (Polymorphismen) mit kleinen Auswirkungen. Diese Mutationen kommen in Kombination mit TG-erhöhenden SNPs vor. Auch eine große Zahl von SNPs mit Wirkung auf die TG kann alleine eine polygene HTG entstehen lassen.
Modifiziert nach Moulin 2018
* SNP = Single Nukleotide Polymorphism (dt. Einzelnukleotid-Polymorphismus) = Suszeptibilitäts-Variante
2 Identifizierung von Patienten für genetische Testung
In der klinischen Praxis gibt es mehrere Erkrankungen, die hohe Triglyerceridwerte verursachen können.
Primäre Hypertriglyceridämien haben eine genetische Ursache, während sekundäre Hypertriglyzeridämien durch andere Krankheiten oder bestimmte Medkamente bedingt sind.
Angesichts des Risikos einer akuten Pankreatitis sollten Patienten mit schwerer Hypertriglyceridämie weiter diagnostisch abgeklärt werden. Hierzu müssen im ersten Schritt sekundäre Ursachen ausgeschlossen werden. Zur Beurteilung, ob ein Gentest erforderlich ist, kann die Berechnung des ”FCS-Scores” helfen. Hierbei werden Kriterien, die auf ein FCS hinweisen, mit Punkten gewichtet. Anhand der daraus ermittelten Punktzahl kann die Wahrscheinlichkeit für das Vorliegen einer genetisch bedingten, schweren Hypertriglyceridämie (FCS) abgeschätzt werden.
Klicken Sie auf die Schaltflächen Ja/Nein in der folgenden Tabelle, um den Score zu berechnen
(FCS-Score adaptiert nach Moulin 2018).
Eine druckbare Version kann hier heruntergeladen werden
3 Genetischer Test
Die genetische Abklärung wird für Patienten mit einem FCS-Score von 7 oder höher empfohlen.2 Eine Liste von Lipidologen zur Abklärung von Hypertriglyceridämien finden Sie hier.
Zusätzliche diagnostische Überlegungen: Phänotypische Unterscheidung von FCS und MCS
Zusätzlich zum FCS-Score können die folgenden phänotypischen Merkmale bei der Einschätzung helfen, ob ein Patient mit stark erhöhten Triglyceridwerten eine monogenetische HTG (FCS) oder eher eine polygenetische HTG (MCS) aufweist.
Phänotypische Differenzierung von FCS und MCS7
| Merkmale | Monogene Hypertriglyceridämie, FCS | Polygene Hypertriglyceridämie, MCS |
|---|---|---|
| Alter des Auftretens | Kindheit oder frühe Adoleszenz | Erwachsensenalter |
| Body mass index | Normal | Übergewichtig oder adipös |
| Rezidivierende akute Pankreatitis | Häufig | Weniger häufig |
| Krankenhauseinweisungen | Häufig | Weniger häufig |
| Lipoproteinprofil | Erhöhte Anzahl von Chylomikronen Niedrige LDL Niedrige HDL |
Erhöhte Anzahl von Chylomikronen-remnants Hohe VLDL Hohe IDL |
| Metabolisches Syndrom | weniger häufig | häufig |
| Post-Heparin-LPL-Aktivität | Sehr niedrig | Normal oder leicht reduziert |
| Ansprechen auf herkömmliche lipidsenkende Behandlung | unzureichend | mäßig oder schlecht |
| Frühere Bezeichnungen | Familiäre Chylomikronämie, Hyperlipoproteinämie Typ 1 (WHO) | Gemischte Dyslipidämie, Hyperlipoproteinämie Typ 5 (WHO) |
| Hauptsächliche Lipoprotein-Störung | Variable Erhöhung der TG-reichen Lipoproteine: Chylomikronen, VLDL, Chylomikronen-remnants und VLDL-remnants | |
| Ass. Lipoprotein-Störungen | Senkung von LDL und HDL | |
| Typischer Beginn | Kindheit oder Adoleszenz | Erwachsenenalter |
| Klinische Merkmale |
|
|
| Pankreatitis Risiko | Früh rezidivierende Pankreatitis | Pankreatitis (~1% Risiko pro Jahr) |
| Kardiovaskuläres Risiko | Nur leicht erhöht | Einige Hinweise auf ein erhöhtes Risiko |
| Prävalenzrate | Selten, ~1:100.000 bis ~1:1.000.000 | Häufig, ~1:600 |
| Einfluss von nicht-genetischen Faktoren auf den Phänotyp | Niedrig | Hoch |
| Vererbungsmuster | Meist autosomal rezessiv, gelegentlich autosomal ko-dominant | Familiäre Häufung, aber keine klassische Mendel´sche Vererbung |
| Genetische Ursachen |
|
|
| Therapieziel |
|
|
Tabelle modifiziert und ergänzt nach Brahm (2015)
* SNP = Single Nukleotide Polymorphism (dt. Einzelnukleotid-Polymorphismus) = Suszeptibilitäts-Variante
Zusätzliche diagnostische Überlegungen: Diagnose der akuten Pankreatitis8
Zwei der folgenden Punkte:

|
1
Lipase
|
3 fach oberhalb des oberen Normbereichs | |
|
2
Rezidivierende Abdominalschmerzen
|
Im Einklang mit Pankreatitis: |
|
|
3
Bildgebung des Abdomens
|
Befunde einer Pankreatitis: Eine Bildgebung muss nicht bei jedem Patienten mit Pankreatitis durchgeführt werden |
|
Referenzen
- Baass A, et al. Familial chylomicronemia syndrome: an under-recognized cause of severe hypertriglyceridaemia (Review). J Intern Med 2020; 287: 340–348.
- Bashir et al. Atherosclerosis 391 (2024) 117476¸ https://doi.org/10.1016/j.atherosclerosis.2024.117476
- Bashir B, et al. Severe Hypertriglyceridaemia and Chylomicronaemia Syndrome— Causes, Clinical Presentation, and Therapeutic Options. Metabolites. 2023; 13(5):621.
- Hegele RA, et al. Rare dyslipidaemias, from phenotype to genotype to management: a European Atherosclerosis Society task force consensus statement Lancet Diabetes Endocrinol 2020; 8: 50–67.
- Moulin P, et al. Identification and diagnosis of patients with familial chylomicronaemia syndrome (FCS): Expert panel recommendations and proposal of an ”FCS score”. Atherosclerosis. 2018;275:265–272.
- Laufs U, et al. Clinical review on triglycerides. European Heart Journal (2020) 41, 99–109.
- Brahm AJ, Hegele RA, Chylomicronemia and current diagnosis and future therapies, Nat. Rev. Endocrinol. 11 (6) (2015) 352e362.
- Pancreatitis Pain: Causes, Symptoms, Diagnosis, Treatment. Available at: www.ezmedlearning.com/blog/pancreatitis-causes-symptoms-diagnosis-treatment.
Management
Das Management des FCS umfasst diätetische Maßnahmen sowie eine medikamentöse Therapie der Hypertriglyceridämie und der akuten Pankreatitis
Symptome und Komplikationen
Erfahren Sie mehr über das breite Spektrum an Symptomen, die mit FCS in Verbindung gebracht werden.
Ursachen und Pathophysiologie
FCS ist eine genetische Erkrankung mit unterschiedlichen Vererbungsmustern. Die verringerte Aktivität der Lipoproteinlipase (LPL) wird bei 80-90 % der Patienten durch Mutationen in dem Gen, das für dieses Enzym kodiert, verursacht.